https://www.ncbi.nlm.nih.gov/pubmed/30657329
مترجم: دکتر منصور صادقی
چکیده مقاله:
رویکردهای فاز ۰، از جمله میکرودوزینگ، مستلزم استفاده از مواجهه بیماران با دوزهای کمتر از مقدار درمانی داروهای مورد آزمایش است، بنابراین انجام آزمایشهای ابتدا روی انسان ( FIH: First In Human) به شکل ایمنتر، مرتبطتر، سریعتر و ارزانتر امکانپذیر میشود. این رویکردها همچنین پتانسیل قابل توجهی برای محدود کردن استفاده از حیوانات در تولید داروهای انسانی دارند. در سال های اخیر شاهد پیشرفت در کاربردها، روش شناسی، عملیات و فرهنگ توسعه و تولید دارو بودهایم. پیشرفت در زمینه کاربردها، شاهد گسترش در حوزههایدرمانی، سناریوهای توسعهای و اهداف علمی مثلا در زمینه توسعه داروهای پروتیینی و داروهای کودکان بوده است. در حوزه عملیاتی، افزایش حساسیت طیف سنجی جرمی تاندم مس مایع (LC MS / MS)، گسترش ابزار توموگرافی گسیل پوزیترون (PET) و معرفی طیف سنجی Cavity Ring-Down) CRDS)، منجر به افزایش فراهمی و استفاده از رویکردهای فاز صفر و در عین حال کاهش هزینه ها و مواجهه با رادیواکتیویته شده است.
PET کاربرد میکرودوزینگ را از کاربرد آن به عنوان ابزاری غالب برای ثبت داروکنش، به روشی برای ثبت بیان و درگیری هدف، و همچنین پاسخهای سلولی و بافت گسترش داده است. پیشرفت های این روش شامل ارایه طرحهای سازگار با فاز ۰ / فاز ۱، میکرودوزینگ کاست و مختلط و میکرودایزینگ (Intra Target (ITM و همچنین فرصت شبیه سازیها و مدلسازیهای جدید است. نکته مهم اینکه، این روشها، قدرت پیشبینی تعمیم نتایج میکرودوز به مقادیر درمانی را افزایش می دهد. با این وجود، احتمالاً چالش برانگیزترین حوزه پیشرفت در این زمینه، فرهنگ تولید دارو است. یکی از ارزشهای اصلی رویکردهای فاز صفر فرصتی برای توسعه زودهنگام داروها است، بنابراین نه تنها با استفاده از اصل ‘کشتن زود هنگام -کشتن ارزان’ (kill-early-kill-chip) به منظور افزایش کارآیی توسعه دارو استفاده میکند، بلکه لزوم انجام آزمایشات بر روی حیوان جهت مطالعات سطح فاز ۱ درمانی را نیز مرتفع مینماید. در آخر، ما سناریوهای توسعه دارو را که از رویکردهای فاز صفر در توسعه داروهای جدید استفاده کردهاند، بر میشمریم.
مقدمه:
تولید یک داروی جدید، چالشهای اخلاقی، علمی، عملیاتی و اقتصادی به همراه دارد (۳-۱). در حال حاضر هزینه ورود یک داروی جدید به بازار حدود ۲٫۶ بیلیون دلار تخمین زده می شود (۴) که در ۹۰ درصد موارد در آزمایشات بالینی با شکست مواجه میشود (۵). رویکرد استفاده از فاز ۰ با عملی ساختن انجام سریعتر، ارزان تر و امنتر داروها بر روی شرکتکنندگان در تحقیقات انسانی،چه سالم و چه بیمار، افزایش کارآیی در تولید دارو را نوید میدهد (۶). رویکردهای فاز ۰، شامل میکرودوزینگ، مترادف با کارآزماییهای بالینی تحقیقاتی اکتشافی بر روی داروهای جدید (NID) است .(۷,۸) ویژگی های اصلی این مطالعات اولیه در انسان (FIH) کاهش مواجهه با داروی در حال ساخت و بهبود پروفایل ایمنی در مقایسه با مطالعات سنتی فاز اول است(۶،۹-۱۱)
[میکرودوزینگ عبارت است از مقداری از دارو به میزان یک صدم دوز درمانی یا کمتر و نباید از ۱۰۰ میکروگرم تجاوز کند (https://www.future-science.com/doi/10.4155/bio.10.9).]
رویکردهای فاز ۰ با استفاده از دادههای انسانی برای اطلاعرسانی در تصمیمگیری زودهنگام، امکان جایگزینی و کاهش استفاده از حیوانات در فرآیند آزمایش را فراهم میکنند (۱۲، ۱۳). مواجهه با مقادیر کم مواد، استفاده از ابزارهای بسیار حساس، مانند توموگرافی گسیل پوزیترون (PET) ، طیف سنجی جرمی شتاب دهنده (AMS)، و طیف سنجی Tandem mass با کروماتوگرافی مایع (LC-MS/MS) و
CRDS) Cavity Ring Down Spectroscopy) را الزام آور میکند(۹،۱۴-۱۶) . تعمیم موفقیتآمیز نتایج حاصل از میکرودوزینگ به دوزهای درمانی در بیش از ۸۰٪ موارد (نزدیک به ۱۰۰٪ در موارد تزریق داخل وریدی ( [IV] به اثبات رسیده است، که در مقایسه با آزمایشات بر روی حیوانات و مدلهای برونتنی (با میانگین تخمینی ۴۵%) پیشرفت قابلتوجهی است.
چارچوب نظارتی :
جایگزینهای آزمایشهای ابتدا روی انسان (FIH) که حد فاصل رویکردهای پیشبالینی و بالینی سنتی توسعه دارو قرار دارد، با بهبود ایمنی، کاهش هزینهها و امکان تصمیمگیری به موقع، از پتانسیل بسیار خوبی برای افزایش بهرهوری فرآیند تعمیم نتایج برخوردارند. این پیشرفت ها با استفاده از مواجهه با مقادیر تحت درمانی با ترکیبات مورد آزمایش قابل حصول است. این به معنی صرف هزینه و زمان کمتر در تهیه بسته آزمایشات پیشبالینی و آزمایش ایمنتر در انسان است. کنفرانس بینالمللی هماهنگسازی(ICH) راهنماهای M3، پنج رویکرد فاز صفر (جدول ۱، ۷) را مشخص می کند، که طیفی از دوزها و مدت زمان مواجهه را در بر می گیرد. در این بین میکرودوزینگ با ۱٪ از حداقل مواجهه پیشبینی شده با سطح درمانی و یک دوز منفرد، بیشترین سطح محدودیت را دارد. سایر رویکردهای فاز ۰ تا ۱۴ روز مواجهه با سطوح درمانی را مجاز می دانند (دستورالعمل [ICH M3 [7؛ جدول ۳، رویکرد ۵). تفاوت مهم رویکردهای فاز ۰ این است که آنها آزمایش تحمل را شامل نمیشوند و هیچ قصد درمانی ندارند.
میکرودوزینگ جذابترین ترین روش فاز ۰ است، زیرا بیشترین محدودیت در مواجهه را شامل میشود، این یعنی کمترین میزان آماده سازی پیشبالینی. با این حال، دوزهای بالاتر و مدت زمان مجاز مواجهه بیشتر در فاز ۰، تطبیقپذیری و انعطافپذیری رویکرد نظارتی مورد نیاز برای انطباق با ویژگیهای برنامه توسعه دارو را تضمین میکند. تنظیمکنندگان مشتاق بودند که تأکید کنند که: “مقررات موجود، بسته به اهداف تحقیق پیشنهادی، آزمایش پیشنهادی اختصاصی بر روی انسان و خطرات مورد انتظار مرتبط با آن، انعطافپذیری زیادی را در مقدار دادههایی که باید با برنامه IND ارائه شوند، فراهم میآورد.” آژانس معتقد است که حامیان مالی از این انعطافپذیری کاملاً استفاده نکردهاند و غالباً رویکردهای فاز صفر، اطلاعات پشتیبان بیشتری را در مقایسه با مقررات مورد نیاز ارائه میدهند (۸).
- جدول ۱
میکرودوزینگ عمدتاً برای ارزیابی داروکنش مورد استفاده قرار گرفته است، اما کاربردهای آن گسترش بیشتری یافته و شامل فارماکودینامیک، فارماکوژنومیک و تداخلات دارویی است (۲۸-۲۱). مزایای مهم استفاده از میکرودوزینگ نسبت به رویکردهای سنتی فاز ۱ عبارتند از: امکان قرار دادن بیماران در مطالعات FIH بدون نیاز به صبر کردن برای نتایج داوطلبان سالم؛ توانایی تجویز داروهای خوراکی از راه وریدی و استفاده از میکرودوزینگ کاست ( به بخش مربوط به سناریوهای توسعهای که از روشهای فاز صفر استفاده کردهاند، مراجعه شود؛ ۶، ۱۶، ۲۳).
رویکرد های فاز ۰، از جمله رویکردهای میکرودوزینگ، هرگز دقت بالای مطالعات فاز ۱ را ارائه نمیدهد، و برای تصمیمگیری در خصوص توسعه دارو، نیاز به پیشبینی و تعمیم نتایج به مقادیر سطح درمانی دارد. با این حال، مطالعات فاز ۱ و مواجهه با سطوح درمانی داروها، با هزینهها، مخاطرات ایمنی و الزامات زمانی همراه است که در جهت مخالف دقت بالای آنهاست. سؤال این است: آیا مطالعات فاز صفر با مواجهه محدود با داروها همراه با نیاز به تعمیم و پیش بینی نتایج حاصل از آنها، دادههای کافی را برای تصمیمگیریهای متقن در خصوص توسعه دارو را فراهم میکنند؟ تعداد زیادی سناریوی توسعهای وجود دارد که با در نظر گرفتن آنها، پاسخ سوال فوق مثبت است.
قانون سه :R کاهش، جایگزینی و اصلاح استفاده از حیوانات در توسعه داروها با فاز صفر / میکرودوزینگ:
انتشار کتاب اصول تکنیک تجربی انسانی توسط راسل و بورچ در سال ۱۹۵۹ پایه و اساس آنچه را که در نهایت قرار بود به عنوان سنگبنای قانونگزاری جهانی شود، گذارد. آنها مفهوم سه R (جایگزینی، کاهش و اصلاح استفاده از حیوانات در تحقیقات زیستپزشکی) را معرفی کردند، که ذینفعان توسعه دارو مجبور شدهاند به طور فزاینده به آن متعهد باشند (۲۹). بیش از یک دهه پیش، سازمان غذا و داروی ایالات متحده (FDA) تصدیق کرد که آزمایش بر روی حیوانات معمولاً نتایج انسانی را پیشبینی نمیکنند (۳). هماکنون تلاشهای هماهنگی در حال انجام است تا آزمایش بر روی حیوانات را با روشهای مربوطه انسانی جایگزین کنند تا از بیماران بهتر محافظت شود و هزینه های مربوط به توسعه دارو و استفاده از حیوانات کاهش یابد (۱۲). اخیراً، هم FDA و هم کمیته هماهنگی بین سازمانی در مورد اعتبارسنجی روشهای جایگزین (ICCVAM) نقشه های راه را برای ادغام رویکردهای مبتنی بر آزمایشات بر روی انسان در آزمایش داروها، ترسیم کردهاند (۳۰، ۳۱).
ما معتقدیم که همه ذینفعان باید تلاش کنند تا اطمینان حاصل شود که میکرودوزینگ در اجرای این نقشههای راه گنجانده شده است، چرا که ناظرین FDA قبلاً میکرودوزینگ را به عنوان یک ابزار کارآمد انسان محور برای ارزیابی زودهنگام داروها که آزمایش بر روی حیوانات را محدود میکند، به عنوان هدف اصلی نقشه راه، تشخیص دادهاند (۸). طبق آییننامهها و خط مشیهای فعلی، میکرودوزینگ میتواند جایگزین برخی ولی نه همه آزمایش بر روی حیوانات شود. سم شناسی ژنتیکی و فارماکولوژی ایمنی(safety pharmacology) به طور خاص در این مرحله توصیه نمیشوند (۸). اگر یک حامی مالی تصمیم بگیرد که با یک ترکیب تحقیقاتی کار نکند، حیواناتی که در غیر اینصورت در آزمایشات غیربالینی استاندارد برای پشتیبانی از یک برنامه فاز ۱ بدون میکرودوزینگ استفاده میشدند، مورد نیاز نخواهد بود. اگر تصمیم به پیشرفت آزمایش با یک کارآزمایی بالینی فاز ۱ گرفته شود، هنوز یک بسته غیربالینی کامل لازم است(۳۲). در چنین مواردی، مشاهدات مربوط به تعیین محل آناتومیک دارو – به عنوان مثال در یک مطالعه میکرودوزینگ PET انسانی – می تواند کانون مطالعات سم شناسی را هدایت کند. هنوز پتانسیل کامل میکرودوزینگ در جهت منافع انسان و حیوانات مشابه محقق نشده است (۶، ۱۳).
تسریع در توسعه داروهای جدید در جمعیتهای آسیب پذیر:
آکادمی آمریکایی کمیته داروهای مورد استفاده در اطفال
(The American Academy of Pediatrics Committee on Drugs) این بیانیه را منتشر کرده است: ” یک الزام اخلاقی برای مطالعه رسمی داروها در کودکان وجود دارد، تا آنها بتوانند از دسترسی مساوی به ترکیبات جدید درمانی و نیز داروهای موجود برخوردار باشند” (۳۳). بسیاری از داروهایی که به کودکان داده میشود، در کارآزماییهای بالینی کنترل شده روی کودکان تولید و آزمایش نشدهاند. تخمین زده میشود که تا ۷۸٪ از داروهای مورد استفاده در جمعیت کودکان، داروهایی هستند که از سوی FDA جهت استفاده در کودکان تایید نشدهاند (off-label) و تا ۳۵٪ موارد نیز برای استفاده در کودکان مجوز ندارند(۳۴، ۳۵). تخمین زده میشود که اکثر بیماران کودک، از جمله کلیه نوزادان در بخش مراقبتهای بیمارستانی، حداقل یک داروی off-label دریافت میکنند (۳۶). تعمیم نتایج دارویی از دادههای مربوط به بزرگسالان به کودکان، در کمتر از ۲۰٪ موارد قابل اعتماد است (۳۷). چنین استفاده گستردهای از داروهای یاد شده، با افزایش بروز واکنشهای نامطلوب دارویی همراه است (۳۸). بین سالهای ۲۰۰۷ تا ۲۰۱۴، در مجموع ۴۴ محصول منحصر به فرد، شامل ۴۲٪ از تولید داروهای کودکان است، با شکست مواجه شدند (۳۹). برخی از نویسندگان بعنوان راه حل، شبکههای تحقیقاتی اختصاصی را پیشنهاد دادند که بر نیازها و ویژگیهای منحصر به فرد جمعیت کودکان متمرکز شده باشند (۴۰). رویکردهای فاز صفر، از جمله میکرودوزینگ، با پرداختن به نگرانی اصلی و دلیل حذف بیماران کودک ازمراحل اولیه بالینی در توسعه داروها، ، پتانسیل فعال سازی و تسریع برنامههای توسعه داروهای خاص کودکان را دارند (۴۱-۴۴). ملاحظات مشابهی در مورد سایر جمعیتهای آسیب پذیر که به دلیل نگرانی در مورد ایمنی داروها از برنامههای FIH خارج میشوند (به عنوان مثال ضعف در مراحل بعدی زندگی، بارداری، نارسایی کبدی و نارسایی کلیوی) اعمال میگردد (۶). برای توجیه ملاحظات خطر اخلاقی- فایده، دستورالعملهای فعلی پیشنهاد میکنند مطالعات فاز صفر، از جمله میکرودوزینگ، فقط در بیماران کودک مبتلا به وضعیتی انجام شود که هدف برنامه توسعه دارو است، در نتیجه فقط یک افزایش جزئی نسبت به حداقل خطر وجود خواهد داشت (۴۱، ۴۵). خطرات پیشبینی شده در تولید داروهای کودکان اغلب به دلیل مواجهه با داروهای آزمایشی نشانگذاری شده با مواد رادیواکتیو و نیاز به خونگیری است، البته، علاوه بر این، خطرات ذاتی مواجهه با داروی جدید در حال توسعه را نیز باید به مخاطرات قیلی افزود. رویکردهای فاز صفر این نگرانیها را برطرف میکند و مزایایی نسبت به توسعه سنتی دارو (که شامل مواجهه با دوز کامل درمانی است) فراهم میآورد.
در مطالعه میکرودوزینگ با داروهای نشان دار شده با ۱۴C (در زیر مشاهده کنید)، خطر قرار گرفتن در معرض تابش به طور کلی بیشتر از مقداری نیست که یک فرد در طی مدت چند روز در محیط در معرض آن قرار میگیرد، و یک مطالعه PET باعث میشود که فرد در معرض تابش به همان میزان یک سال تابش پس زمینه قرار گیرد. نکته مهم اینکه، مطالعات فاز صفر با LC MS / MS به عنوان ابزار اندازه گیری، بیماران را در معرض هیچ رادیواکتیویتهای قرار نمیدهد (۲۳). برای مطابقت با دستورالعملهای ایالاتمتحده و اروپا مبنی بر مواجهه کودکان با کمترین خطر، حجم نمونه خون در کارآزماییهای بالینی کودکان باید در محدوده ۱ تا ۵٪ کل حجم خون در ۲۴ ساعت و حداکثر ۱۰٪ از کل حجم خون طی هشت هفته باشد. این محدودیتها در بیشتر مطالعات فارماکوکینتیک سنتی، جایی که هر خونگیری حداقل به ۱۰ میلی لیتر خون نیاز دارد، یک محدودیت غیر قابل عبور است. برای استفاده از یک داروی نشان دار شده با ۱۴ C و AMS به عنوان ابزار اندازهگیری، فقط ۲۵ میکرو لیتر نمونه پلاسما، که به راحتی از پاشنه پا میتوان تهیه کرد، نیاز است. خطرات ناشی از این کار، به راحتی به والدین توضیح داده و توسط آنها درک میشود. در حقیقت، تعدادی از گروههای والدین از استفاده از میکرودوزینگ در تحقیقات کودکان حمایت کردهاند (۴۳، ). سرانجام اینکه مواجهه محدود با ماده مورد آزمایش که به طور ذاتی در رویکردهای فاز صفر وجود دارد، مخاطرات مواجهه با داروی جدید در حال آزمایش را برطرف میکند.
جنبههای عملیاتی مطالعات فاز ۰:
به پیشرفتهای حاصل از فناوریهای LC- MS / MS به طور گسترده در جاهای دیگر اشاره شده است (۲۳). کافی است توجه داشته باشید که پیشرفتهای صورت گرفته در زمینه حساسیت آن دسته ازفنآوریهای LC- MS / MS که به طور گستردهای در دسترس است (در حد پیکوگرم در هر میلی لیتر) این امکان را فراهم کرده است که در اکثر مطالعات میکرودوزینگ بدون مواجهه با رادیواکتیویته مورد استفاده قرار گیرند. در اینجا، به طور مفصل به پیشرفتهای رویکردهای رادیوایزوتوپ ( PET، AMS و CRDS ) میپردازیم.
PET میکرودوزینگ:
PET مطالعه پویا و درون تنی ترکیبات آزمایشی نشاندار شده با رادیواکتیو (به عنوان مثال دارو یا یک مولکول هدف) را در قسمتها و بافتهای مورد نظر امکان پذیر میکند. جنبههای خاص روش شناختی PET شامل پتانسیل استفاده از انواع همتاهای رادیواکتیو اجزای مولکول هدف برای مطابقت با شیمی، داروسازی و خصوصیات اتصال به هدف میباشد. این بدان معنی است که داروها میتوانند با مواد رادیواکتیو نشاندار شوند و وضعیت و خواص آنها در بدن، در حالی که ساختار شیمیایی اصلی خود را حفظ میکنند، مورد بررسی قرار گیرد (۱۱). زمان مشاهده کوتاه است و محدود به سه تا چهار نیمه عمر ایزوتوپ مواد رادیواکتیو میشود. با استفاده از ترکیبات درمانی بالقوه که دارای توزیع بیولوژیکی سریع هستند، این زمان ممکن است کافی باشد (به عنوان مثال نشت کردن سریع به فضای بینابینی، از فضای بینابینی تا فضای داخل سلولی یا در پارامترهای تعامل هدف). اگر مدت زمان ماندگاری در پلاسما طولانی باشد، میتوان پارامترهای توزیع بیولوژیکی را براساس آن مدلسازی کرد و بکارگرفت. برای مولکولهای کوچک با نیمه عمر فارماکوکینتیک کوتاه، نشاندار کردن با فلوئور و کربن ممکن است مناسب باشد (به ترتیب ۱۸F با ۱۱۰ دقیقه وC ۱۱ با نیمه عمر فروپاشی ۲۰ دقیقه). برای فرآیندهای کندتر، همانطور که اغلب در ترکیبات درمانی پروتیینی مشاهده میشود، ممکن است لازم باشد از رادیونوکلئیدهای پایدارتر مانندZr ۸۹ و I۱۲۴ با نیمه عمر ۳. ۳ روز و ۴. ۲ روز استفاده شود. در حالیکه بیمار روی تخت PET دراز کشیده، ردیاب رادیواکتیو تزریق شده و معمولاً یک سلسله تصویربرداری پویا با اسکنهای متوالی متعدد در ناحیه مورد نظر بدن آغاز میشود، . به موازات آن، یک سری نمونه خون برای اندازهگیری ترکیبات نشاندار شده و متابولیتهای آنها در پلاسما، مورد نیاز است. غلظت رادیواکتیویته بافت در مناطق آناتومیک منتخب همراه با رادیوفارماکینتیک تعیین و تجزیه و تحلیل میشود. غلظت رادیواکتیویته بافت در مناطق آناتومیک منتخب تعیین و همراه با رادیو فارماکوکینتیک، برای استخراج پارامترهای مورد نظر مانند دوره زمانی فضای بینابینی بافتی، غلظت داخل سلولی یا تعامل هدف، تجزیه و تحلیل میشود.
از میکرودوزینگ PET تاکنون بیشتر به عنوان یک مسیر نظارتی تسهیل شده برای کشف یک چهارچوب شیمیایی جدید در انسان به عنوان ابزاری بالقوه برای ارزیابی یک هدف خاص مولکولی استفاده میشود، صرف نظر از این که ترکیب مورد نظر یک دارو باشد یا نه. هدف این بوده است که بعداً از این ابزار استفاده شود تا نحوه تعامل داروی دیگری با یک هدف مشخص گردد. با این وجود، نیاز به دانستن چگونگی دسترسی به هدف مورد نظر (به اصطلاح رکن ۱ توسعه دارو) در مواردی که این امر کمتر قابل پیش بینی باشد، تولیدکنندگان دارو را ترغیب به جستجوی فرصتها با استفاده از PETکرده است (۴۷). نکته مهم اینکه، میکرودوزینگ PET می تواند اطلاعاتی را در خصوص خواص فارماکوکینتیک دارویی، از جمله بیان هدف ها در بیماری های مختلف و تأیید کیفی اتصال به اهداف مورد نظر (رکن ۲) ارائه دهد. درجه تعامل هدف در سطوح درمانی را نمیتوان مستقیما با استفاده از یک مطالعه میکرودوزینگ اندازهگیری کرد ولی با مدل سازی ترکیبی از دادههای پیش بالینی و مطالعه میکرودوزینگ انسانی میتوان آن را استنتاج کرد. از طرف دیگر، درجه تعامل هدف را میتوان با استفاده از یک مطالعه فاز صفر با افزایش دوز محدود ارزیابی کرد. این رویکرد در مورد اثرات مدولاسیون پساگیرنده در خصوص دوز نیز صادق است (رکن ۳) (۲۱).
تجزیه و تحلیل کربن ۱۴ (LSC, AMS, CRDS):
مهمترین مزیت استفاده از ۱۴C برای نشاندار کردن، فراوانی کربن در ترکیبات آلی است. این امر کمک میکند تا نشاندار کردن تقریباً تمام داروها جهت مطالعه دورریزش (disposition) آنها در مواد بیولوژیکی و انسانهای زنده ممکن شود. به منظور انجام یک مطالعه نشاندار کردن با ۱۴C، ابزار اندازهگیری باید بین سطح C۱۴ پس زمینه طبیعی (۱۰-۱۲ ~ در مقابل ایزوتوپ فراوان پایدار، C۱۲( و C۱۴ که از یک بیگانهزی (xenobiotic) نشاندار شده مشتق شده، تمایز قایل شود. فراوانی طبیعی پایینC۱۴، استفاده از تکنیکهای پیشرفته مانند آزمایش میکرودوز داروها را عملی میسازد. زیست شناسان به طور سنتی با شمارش وقایع مربوط به فروپاشیC۱۴ با شمارش (liquid scintillation (LSC اندازهگیری میکنند. این فروپاشیها همراه با استانداردهای مربوطه برای تعیین فعالیتC۱۴ در یک نمونه مورد استفاده قرار میگیرد. در حالی که LSC به بسیاری از تکنیکهای بیولوژیکی که امروزه هنوز مورد استفاده قرار میگیرند، کمک کرده است، ولی حساسیت آن با تابش پس زمینه و اندازه نمونه (میزان فروپاشی بتا) محدود میشود. این امر مانع از استفاده ازLSC در آزمایشهای میکرودوزینگ میشود. برای غلبه بر این موانع، زیست شناسان شروع به استفاده از AMS کردند (۹، ۴۸-۵۰).
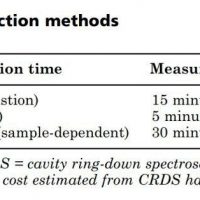
AMSتبدیل ایزوتوپهای کربن را به انرژیهای جنبشی شدید تسریع میکند و از تفاوتها در تکانه (نیروی حرکت آنی) برای جدا کردن و تعیین فراوانی ایزوتوپ کسری (fractional) استفاده میکند. این کار باعث میشود تا رسیدن به نسبتهای ایزوتوپ بسیار دقیق (~۱۰–۱۵ ۱۴C/۱۲C)، که به طور معمول بیش از حساسیت لازم برای آزمایشات زیست شناسی است، ممکن شود. با این حال، ابزارهای AMS بزرگ، پیچیده و گران هستند، که باعث شده پذیرش آنها توسط جامعه پزشکی با محدودیت همراه باشد. به تازگی، C۱۴ توسط CRDS اندازه گیری شده است (۵۱-۵۴)، در این روش از یک حفره اپتیک ظریف، متشکل از آینههای بسیار بازتابنده (بازتابی بالاتر از ۰. ۹۹۹) استفاده میشود. برای مشاهده فروپاشی نمایی، نور به داخل حفره تزریق و سپس قطع میشود. در صورت وجود یک آنالیت جذب کننده نور، میزان فروپاشی نمایی افزایش مییابد و برای اندازه گیری آن میتوان از اختلاف بین میزان فروپاشی حفره خالی و پر از آنالیت استفاده کرد. محققینی که با CRDS کار میکنند، نشان دادهاند که این روش دارای حساسیت (~۱۰–۱۳ ۱۴C/۱۲C) و قابلیت استفاده در کارهای بیولوژیکی است. CRDS، AMS و LSC همگی دارای مزایا و معایب نسبی هستند. فراتر از حساسیت، عوامل متمایز کننده این روشها شامل هزینه، آماده سازی نمونه و سهولت استفاده است. جدول ۲ این مشخصات را با یکدیگر مقایسه میکند.
پیشرفتهای روش شناختی:
استفاده از مدل سازی و شبیه سازها به منظور بهبود استفاده از نتایج مطالعه فاز صفر/ میکرودوزینگ
یک روش پیش بینی کمی جذب ، توزیع ، متابولیسم و دفع دارو (ADME) با استفاده از مدل سازی و شبیه سازی، به منظور افزایش اعتبار رویکردهای فاز صفر/میکرودوزینگ طراحی شد .(۵۵)
داده های برون تنی (آزمایشگاهی) در مورد متابولیسم ، حمل و نقل و اتصال به بافت های حیوانی و انسانی، پروفایل های غلظت – زمان مصرف دارو در پلاسما و بافتهای هدف ، مانند مغز ، تومور ، کبد و کلیه (به عنوان مثال با استفاده از PET میکرودوزینگ) قابل پیش بینی است و می توان میزان اعتبار پیش بینی ها را با مقایسه نتایج حاصل از کارآزمایی های بالینی میکرودوز و دوز درمانی مورد بررسی قرار داد .(۵۶)به عنوان مثال، اثرات تغییر در جذب و فعالیت انتقال دهنده جریان (efflux transporter) بر روی مواجهه سیستمیک و کبدی با استاتین ها شبیه سازی شده و تجزیه و تحلیل پاکسازی پلاسمایی داروها با تصویر برداری PET ترکیب شد تا عملکرد انتقال دهنده در داخل بدن ارزیابی گردد و برای اعتبار بخشی به پیش بینی مدل مورد استفاده قرار گیرد (۵۷).
- جدول ۲- برای مشاهده جدول بطور کامل روی آن کلیک کنید
میکرودوزینگ کاست برای پیشبینی تداخلات دارویی Transporter mediated
میکرودوزینگ اجازه استفاده از یک روش طراحی مطالعه پیشرفته به نام میکرودوزینگ کاست را می دهد (۱۶). با این رویکرد، می توان تاثیر چندین (حداکثر تا پنج) کاندید دارویی را همزمان بر روی یک فرد بررسی نمود.
این امر تا حد زیادی تغییرپذیری مشاهدات و مسولیت سنگین ناشی از کار بر روی داوطلبان در تحقیق را کاهش می دهد و بنابراین باعث افزایش کارآیی فرایند تحقیق می شود (۲۳). دلیل اینکه می توان از چندین کاندید دارویی، همزمان استفاده کرد، این است که از انتظار نمی رود که این داروها با یکدیگر تعامل داشته باشند (تعامل دارو و – دارو [DDI])، بر تأثیرات یکدیگر اثر بگذارند، یا مخاطرات مرتبط با امن بودن دارو را افزایش دهند چرا که در این روش، داوطلبان در معرض مقادیر بسیار کم (میکرودوز) دارو قرار می گیرند. کاست میکرودوزینگ اجازه می دهد تا فنوتایپینگ همزمان آنزیم ها و انتقال دهنده های متابولیک متعدد در یک فرد بدون عوارض جانبی ناشی از افزایش زیاد در غلظت داروهای سوبسترا در پلاسما انجام شود.
بسیاری از داروهایی که متحمل متابولیسم گسترده توسط آنزیمهای سیتوکروم (P۴۵۰ (CYPs قرار میگیرند و/یا داخل صفرا/ادرار ترشح میشوند، سویستراهای ناقلین جذب، ناقلین آنیون آلی (Organic Anion Transporters) و پلی پپتیدهای ناقل آنیون آلی (Organic Anion Transporting Polypeptides) (به ترتیب OATPها و OAT ها) و نیز ناقلین کاتیون آلی Organic Cation Transporter) (ها در کبد و کلیه نیز هستند. از دیدگاه فارماکوکینتیک، پاکسازی داخلی داروهای پروب (کاوشگر) تنها باید زمانی متناسب با کارکرد آنزیمها و ناقلین باشد که مولکولهای هدف اشباع نشده باشند، بنابراین رویکرد میکرودوز برای فنوتایپینگ مولکولها مؤثر است (۵۸).
فرهنگ در حال تحول توسعه دارو:
روند کشف و توسعه داروها، پیچیده، طولانی، گران و غرق در سنت است (۵۹). اهداف شرکتهای داروسازی اغلب با پیشرفت تعدادی هدفمند از کاندیداهای دارویی شاخص، همچنین با نقاط عطفی نظیر انتخاب کاندیداهای دارویی، اغاز مطالعات FIH، و اثبات مفهوم یا تعهد به توسعه دارو مطابقت دارد (پیش از آزمایشات بالینی فاز ۳ در مقیاس بزرگ). انگیزههایی برای تردید در پیشرفتها مبتنی بر تصمیم گیری صحیح در صنعت وجود دارد، اما به احتمال زیاد آنها کمتر تجلیل میشوند و از ارزش مالی کمتری برخوردارند تا مثلا موارد مرتبط با پیشرفت یک کاندیدای دارویی منتخب برای توسعه. این عدم تقارن این امکان را بوجود میآورد دارد که به جای خاتمه دادن به توسعه یک دارو، سوگیری به سمت دنبال کردن توسعه آن باشد. ما از اصطلاح «دارایی» در بالا استفاده کردهایم، در حالی که تیمهای پروژه مستقیماً درگیر ارزیابی داروی در حال توسعه هستند و در واقع کسانی که بودجه لازم را برای اولویت بندی توسعه دارو فراهم میکنند و درمورد ترکیب سرمایهگذاریها و داراییها و ایجاد موازنه میان خطر و بازده تصمیمگیری میکنند باید این داراییها را بیشتر به عنوان دین و تعهد ببینند. این طبیعت انسانی است که به دنبال ورود داروی بالقوه جدید به بازار باشد، اما این کار باید با آگاهانهترین روش ممکن انجام شود و باید منجر به پیشرفت متمرکز و سریع آزمایش درآزمودنیهای انسانی شود. خاتمه زود هنگام نامزدهای دارویی ناموفق مشخصا به نفع سازندگان دارو است. مطالعات فاز ۰ / میکرودوزینگ میتواند منجر به تصمیم گیری در مورد خاتمه زودهنگام یا پیشرفت مستدلتر شود. در واقع، ما قبلاً نشان دادهایم که خاتمه زودرس هشت ماهه که با رویکردهای میکرودوزینگ قابل پیش بینی است، میتواند با افزایش ارزش ثبت اختراع ترکیبات پشتیبان به ارزش ۳۰۰ میلیون دلار همراه باشد (۲۳). پاداشهای سازمانی باید به سمت کیفیت و تأثیر برنامهها، مطالعات و نتایج هدایت شود، نه اینکه فقط به انواع خاصی از نتایج (مثلاً پیشرفت توسعه دارو). نگرش به «خطر» و «شکست » باید مورد توجه قرار گیرد، تا مسیر سنتی کورکورانه با هزینه محیطهای نوآورانه تولید دارو دنبال نشود. شاید زمان آن فرا رسیده باشد که این صنعت به طور گسترده سؤالات زیر را در نظر بگیرد:
– آیا زمان آن رسیده است که مرحله دیگری، یعنی فاز صفر، را به فرآیند توسعه »مرحلهای «اضافه کنیم؟
– آیا فرهنگ توسعه برای حمایت از فرایند کارآمد تولید دارو در جایگاهی مناسب قرار گرفته است؟
– آیا مقاومت در برابر ریسک پذیری، عدم موفقیت و نوآوری مخرب در بین تولید کنندگان سنتی مواد دارویی وجود دارد؟
– آیا ساختار تشویقی، سوگیری را در روند تصمیم گیری ایجاد میکند؟
– آیا جنبههای مختلف فرایند تولید دارو، که از نیم قرن پیش مفهوم سازی شده است، در واقعیت امروزی بیهوده و نابهنگام است؟
به طوری که در بالا استنباط شده و در جاهای دیگر نیز با جزئیات بیشتری به آن پرداخته شده است، با وجود افزایش هزینهها، احتمال موفقیت در تولید دارو رو به کاهش است. ذینفعان توسعه داروها علاقه دارند این روند را معکوس، به حداقل رسانده و یا کاهش دهند (۲، ۴، ۶۰). ما پیشنهاد میکنیم که گنجاندن رویکردهای فاز صفر یکی از راههای رسیدن به این نتیجه است (۶، ۱۷، ۲۳).
سناریوهای تولید و توسعه دارویی که از رویکردهای فاز ۰ استفاده کردهاند:
از سناریوهای توسعه دارو که از رویکردهای فاز ۰ استفاده میکنند، در تولید داروهای جدید استفاده شده و این فرآیند در تاریخچه توسعه دارو، گزارش شده است. از آنجایی که لازم نیست مطالعات در این سطح از پیشرفت بالینی، در حوزه عمومی گزارش شوند، چنین گزارشهایی احتمالاً از طرف صنعت کمتر از حد برآورد میشوند. از جمله میتوان به سناریوهای توسعهای با چندین آنالوگ پیش بالینی اشاره کرد، که در آن دادههای پیش بالینی برای انتخاب یک کاندید دارویی در انسان کافی نیستند (۶۱-۶۳)، در جایی که تعمیم نتایج از مدلهای پیش بالینی به انسان نامطمین است (۲۵، ۶۴، ۶۵). مطالعات میکرودوزینگ در جایی مورد استفاده قرار گرفته که نگرانیهای مربوط به سمیت با داروی در حال آزمایش وجود داشته باشد، از جمله در تولید داروی کودکان (۲۶، ۶۶). رویکردهای فاز صفر، از جمله میکرودوزینگ، در مواردی استفاده شدهاند که مزایای منحصر به فردی نسبت به رویکردهای سنتی ارائه میدهند (به عنوان مثال مطالعات FIH در بیماران، میکرودوزینگ کاست، یا کاهش مشکل دسترسی محدود به منابع توسعهای) (۶۷-۶۹). سرانجام، امیدوار کنندهترین کاربرد این رویکردها به طور بالقوه، تعیین اثرات فارماکودینامیکی با استفاده از مواجهه محدود با ماده آزمودنی است (۲۷، ۲۸، ۶۹).
نتیجه گیری و مسیرهای آینده:
کاربردهای بالقوه میکرودوزینگ در ارتباط با مفهوم Three Rs
ارزیابیهای پیش بالینی دارویی و سم شناسی با استفاده از طیف وسیعی از گونهها، از موشها گرفته تا نخستیهای غیر انسانی (NHP)، با هدف پاسخ به سه سؤال اساسی طرح شده اند:
– آیا این مولکول اثرات سازگار با عمل درمانی مطلوب در هدف مورد نظر دارد؟
– آیا دراندامهای غیر هدف اثرات ناخواستهای دارد؟
– آیا دارای پارامترهای دورریزش دارو، سازگار با راه (های) تجویز هست؟
فرض قبلی این مقاله این است که دادههای ارائه شده توسط مطالعات فاز صفر در پاسخ به این سؤالات میتوانند به کاهش و جایگزینی استفاده از حیوانات در تولید داروهای انسانی کمک کنند. چندین ابتکار موفق، تعداد حیوانات آزمایشگاهی مورد استفاده در تحقیقات پیش بالینی دارویی را کاهش داده است. این امر با هماهنگ سازی دستورالعملهای نظارتی، به ویژه در سطح ICH، و با تشخیص این واقعیت حاصل شده است که نیازی به گنجاندن بعضی از گروههای حیوانات در طرح آزمایشی وجود ندارد. با این حال، تحقیقات دارویی، بخش قابل توجهی از آزمایشات بر روی حیوانات را که هر ساله در سطح جهان انجام میشود، شامل میشود (۷۰). بیشتر حیوانات (۶۰٪ تا ۸۰٪) برای مشخص کردن کاندیدهای دارویی مورد استفاده قرار میگیرند، در حالی که در فرآیند کشف و انتخاب قبلی فقط تا ۱۵٪ مورد نیاز است. همچنین پیشرفتهای چشمگیری در بهسازی روشهای آزمایش از جمله استفاده از دوزهای پایینتر در فارماکولوژی ایمنی و معرفی نقاط انتهایی معتبر و کمتر تهاجمی نظیر آزمون گره لنفاوی موضعی حاصل شده است (۷۰-۷۲). با این حال، موضوع جایگزینی آزمایشهای حیوانات در سمشناسی درمجموع بسیار بحثبرانگیز است. با این وجود، زمینه بالقوه استفاده از انسان در مراحل بسیار اولیه برنامه آزمون وجود دارد. در ابتدا، این مورد ممکن است به عنوان جایگزین نسبی برای بعضی آزمایشهای حیوانی امکان پذیر باشد. سپس، همانطور که و هنگامی که روشها و ابزهای مورد نیاز در دسترس قرار گرفت، میتواند به عنوان یک جایگزینی مرحله به مرحله و نسبی، یا یک جایگزین کامل مطرح باشد.
منطق جایگزینی حیوانات با مطالعات FIH:
آزمایش سمیت برون تنی، دارای نقص مهم الزام به تعمیم از سطوح زیر سلولی و سلولی به کل ارگانیسم است. البته چنین تعمیمی لزوماً مشکل آفرین تر از تعمیم بین گونه ای مورد نیاز برای آزمایش بر روی حیوانات نیست (۷۳). در واقع، برعکس آن، به دلایل زیر قابل بحث است:
الف) سلول های اصلی هدف مطالعه در انسان به راحتی در دسترس است.
ب) منحنی های دوز – مواجهه و غلظت – پاسخ، در مدل های انسانی نسبت به مدل های حیوانی، آسان تر و با اطمینان قابل محاسبه و به اثبات رساندن هستند.
ج) اختلافات اساسی در آناتومی و فیزیولوژی، اعتبار تعمیم نتایج را از مدل حیوانی به سناریوهای درمانی انسانی محدود می کند (۷۴، ۷۵).
و د) عدم سمیت در بعضی مدل های حیوانات واکنش های ناخواسته دارویی در انسان را به شکل ضیعفی پیش بینی می کنند (۷۶).
آزمایش پیش بالینی داروهای جدید شامل کشف و آزمایش امن بودن آنها است. بدین منظور در چندین مدل تحت سلولی و سلولی، از مواد مشتق شده از انسان (به عنوان مثال گیرنده ها، آنزیم ها و سلول های نشانگر) بهویژه در کشف داروهای جدید، استفاده شده و این ابزاری برای تولید مقدار قابل توجهی داده است که نیازی به تعمیم نتایج از حیوان به انسان ندارند. هیچ کدام از این آزمایشات به صورت درون تنی انجام نمی شود. با این حال، مطالعات میکرو دوزینگ به دلیل مواجهه محدود با ماده مورد آزمایش و عدم قصد ایجاد اثرات درمانی یا مطالعه تحمل دارو، نزدیک به آزمایشات پیش بالینی درون تنی در انسان است. در حقیقت ، مطالعات میکرودوزینگ، “مطالعات در انسان” نامیده شده اند (۲۳).
شکل ۱ سه مسیر ممکن را نشان می دهد:
الف) رویکرد سنتی، که در آن قبل از انجام مطالعات FIH، بسته کاملی از آزمایشات پیش بالینی مورد نیاز است.
ب) سناریوی مطلوب، که در آن انجام مطالعات FIH در مراحل آغازین، به دلیل در دسترس بودن نشانگرهای زیستی تجاری معتبر و مرتبط، و در نتیجه امکان مطالعه هرگونه تاثیر دارو در گونه های هدف (نظیر انسان)، مجاز است و
ج) وضعیت فعلی طبق دستورالعمل ICH M3 تحت عنوان “کارآزمایی بالینی اکتشافی” (به عنوان مثال فاز صفر، شامل کارآزمایی های میکرودوزینگ) با نیاز محدود به بسته های پیش بالینی، بسته به مواجهه مورد انتظار (۷).
این مسیرها می توانند با بهره گیری از نشانگرهای زیستی مواجهه و تاثیر دارو (برای مثال، یک متابولیت کلیدی و یک ترکیب وابسته به DNA) از مطالعات اولیه غیر تهاجمی بر روی انسان (تصویربرداری و پایش زیستی) استفاده کنند.
- شکل ۱
زیست پایش، روشی برای ارزیابی مواجهه داخلی با، و اثرات سیستمیک احتمالی، مادهای است که فرد در معرض آن قرار میگیرد و از این طریق پیوند بین مواجهه و اثر را تقویت میکند. تصویربرداری بالینی، مجموعهای از تکنیکهای آنالیزی برای مطالعه فرآیندهای ساختاری ، فیزیولوژیکی و مولکولی با حداقل تهاجم است که در بدن در سطوح مختلف و در زمان واقعی اتفاق میافتد. این امر به ویژه در کشف مواد دارویی مفید است، زیرا امکان ارزیابی برهم کنش هدف را فراهم میآورد.
آزمایشهای خاص و تعیین نقاط انتهایی سمیت برای انواع خاصی از مواد شیمیایی میتواند با استفاده از نشانگرهای مناسب همراه با میکردوزینگ به جای حیوانات در انسان مورد استفاده قرار گیرد. استفاده از رویکردهای فاز صفر فرصتی برای خاتمه زودرس در روند توسعه دارو ایجاد میکند و بنابراین نیاز به بسته کامل آزمایش بر روی حیوانات و برنامه کامل فاز ۱ بر روی انسان را قبل از اینکه توصیه به خاتمه آزمایشات تشخیص داده شود، را مرتفع مینماید (۶، ۱۳، ۲۱، ۲۳).
خلاصه:
فاز ۰ (با نام دیگر آزمایشهای بالینی اکتشافی یا IND اکتشافی) یک چارچوب نظارتی است که در آزمایشات ابتدا روی انسان (FIH) از مواجهه محدود با داروها برای مطالعه اثرات دارویی در انسان با حداقل خطر برای شرکتکنندگان در تحقیق استفاده میکند. این رویکردها نوید افزایش ایمنی و کارآیی روند تولید دارو بدون آزمایش روی حیوان را برای تولید داروهای انسانی فراهم میآورند.
پذیرش بیشتر این رویکردها مشروط به آشنایی با محدوده و انعطافپذیری در مقررات، استفاده از ابزارهای حساس اندازهگیری (مانند PET، AMS، LC – MS / MS و CRDS)و اصلاحات در فرهنگ کاری صنعت دارویی در جهت تشویق و پاداش خاتمه زودهنگام ترکیبات ناکارآمد است.









Leave A Comment